泌尿器科

外来担当表
泌尿器科
| 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|
| 午前 | 1診 | 橋本 | 橋本 | 大岩 | 橋本 | 橋本 | 担当医 |
| 2診 | 野田 | 尾地 | 野田 | 野田 | 大岩 | - | |
| 午後 | 1診 | 小林 (専門外来) |
- | - | 大岩 | 尾地 | - |
| 2診 | - | 尾地 | - | 野田 | 大岩 | - | |
コンセプト
岡山中央病院 泌尿器科は、昭和26年の病院開設当時から診療を開始しており、現在も当院の看板診療科として地域の皆さまと共に診療を続けて参りました。
現在では腎尿路結石、女性泌尿器疾患、前立腺など泌尿器腫瘍の低侵襲治療を特徴として、「質は高く、患者さんの身体的負担が少ない医療」を目指しています。

主な診療内容
- 尿路結石症
- 排尿障害
- 女性泌尿器疾患
- 泌尿器科腫瘍
- 尿路性器感染症
- 男性機能障害
泌尿器科ドクターの紹介(非常勤含む)
実績

| 2018年度 | 2019年度 | 2020年度 | 2021年度 | 2022年度 | 2023年度 | 2024年度 | ||
|---|---|---|---|---|---|---|---|---|
| 結石関連治療 | ESWL(体外衝撃波結石破砕術) | 440 | 401 | 436 | 375 | 363 | 336 | 330 |
| TUL(経尿道的尿管砕石術) | 170 | 186 | 193 | 224 | 229 | 233 | 228 | |
| PNL(経皮的腎結石破砕術) | 21 | 25 | 17 | 19 | 20 | 26 | 27 | |
| ECZRS(膀胱結石破砕術) | 31 | 27 | 26 | 32 | 25 | 38 | 31 | |
| 女性泌尿器治療 | TOT・TVT(尿失禁手術) | 45 | 38 | 28 | 11 | 25 | 12 | 11 |
| RASC(腹腔鏡下仙骨膣固定術) | 33 | 42 | 32 | 44 | 55 | 39 | 37 | |
| TVM(骨盤臓器脱メッシュ手術) | 42 | 28 | 13 | 19 | 16 | 8 | 2 | |
| 腎臓の検査・治療 | 腎摘除術(鏡視下含む) | 5 | 9 | 5 | 6 | |||
| 腎尿管全摘除術(鏡視下手術含む) | 12 | 11 | 14 | 10 | 12 | 8 | 7 | |
| 腎部分切除術 | 0 | 2 | 6 | 1 | 2 | 1 | 1 | |
| 膀胱の治療 | TUR-BT(経尿道的膀胱腫瘍切除術) | 107 | 95 | 90 | 125 | 121 | 112 | 90 |
| 膀胱全摘術 | 2 | 2 | 1 | 0 | 2 | 1 | 2 | |
| 膀胱水圧拡張術 | 3 | 8 | 4 | 2 | 2 | 6 | 9 | |
| ボツリヌス毒素膀胱壁注入療法 | 0 | 0 | 4 | 15 | 20 | 12 | 10 | |
| 精巣陰嚢の治療 | 高位精巣摘出術/精巣摘出術 | 4 | 4 | 8 | 14 | 1 | 7 | 4 |
| 陰嚢水腫/精液溜根治術 | 3 | 4 | 5 | 5 | 6 | 7 | 9 | |
| 精巣捻転精巣固定術 | 5 | 2 | 2 | 1 | 1 | 2 | 6 | |
| 前立腺の検査・治療 | HoLEP(経尿道的レーザー核出術) | 62 | 61 | 60 | 70 | 88 | 92 | 121 |
| P-biopsy(前立腺生検) | 84 | 82 | 64 | 88 | 92 | 92 | 149 | |
| 前立腺がん放射線治療(IMRT) | 41 | 31 | 39 | 30 | 43 | 54 | 55 | |
| 前立腺全摘除術 | - | - | - | - | - | 27 | 40 |
特徴
結石破砕治療(けっせきはさいちりょう)
昭和62年8月に体外衝撃波による腎・尿管結石破砕治療(ESWL)機器を導入して以来、尿路結石の治療に力を注いできました。導入初期には皆様に入院していただいていましたが、今では主に外来で出来る限り当日での治療を行っています。通常の破砕が困難な場合ではレーザーによる結石破砕装置を用い、入院で安全に手術を行っています。

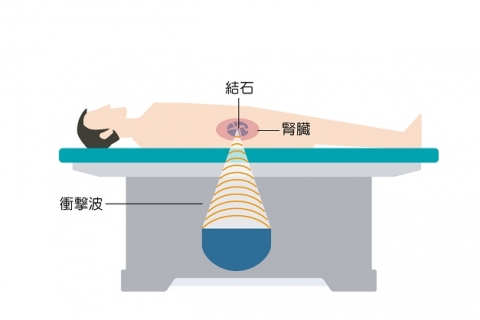
体外衝撃波腎・尿管結石破砕術(ESWL)
身体を切るなどの手術ではなく、衝撃波を用いた治療の為身体に負担が少なく多くは外来で日帰り手術として歩いて帰られる方がほとんどです。
結石治療機器にて対外から腎臓から膀胱までの結石を衝撃波で砕き、砂状や小さくなった結石は時間とともに尿として排出される治療です。
当院は石の箇所や少しでも割れやすい選択が出来る様に結石治療機器を二機種配置しています。約8割の方が一回の治療で終了しています。また、石が大きい方や固い方、複数個ある方などは期間を空けたり、入院治療が必要な場合もまれにあります。
当院の結石治療機器
Lithotripter D(ドイツ製:ドルニエ社製)
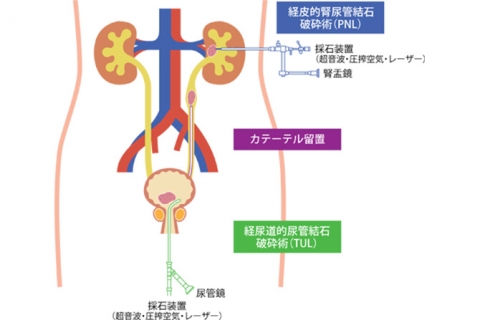
経尿道的尿路結石除去術(TUL)
とても大きな結石や固い結石などESWL(体外衝撃波結石破砕術)では難しい結石を砕石・摘出する目的で行います。TULは麻酔をかけて、痛みを伴わない状態で尿道から「尿管鏡」という細い内視鏡を挿入し、直接モニターで結石を確認しながらレーザー砕石、または鉗子での摘出を行う治療法です。ESWLと比べ、TULの方が確実に砕石・摘出が可能ですが麻酔をかけ、入院が必要となります。
女性泌尿器科治療(じょせいひにょうきかちりょう)
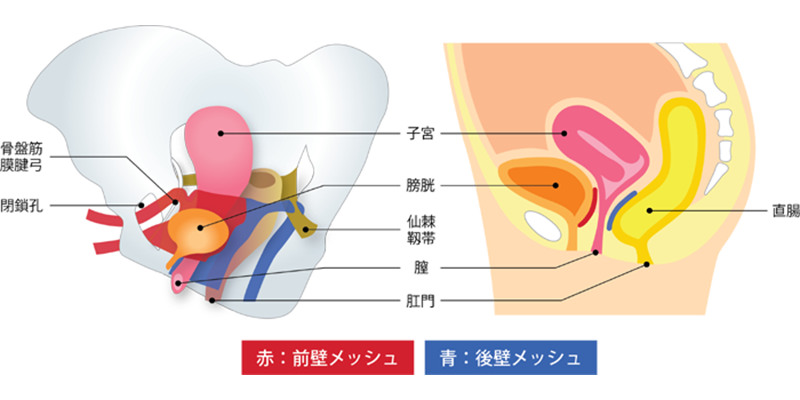
本来は骨盤内にある子宮、膀胱、直腸が下がり、膣から外に出てくる疾患である骨盤臓器脱、泌尿器・婦人科系の様々な病気に起因する尿失禁の治療を行っています。当院では女性の専門医師が婦人科医師と密に連携を取りながら診療しています。


骨盤臓器脱
骨盤臓器脱とは、本来骨盤内にある子宮、膀胱、直腸が下がり、膣から外に出てくる疾患です。
閉経後の女性の半数に見受けられ、9人に1人は治療が必要な状態になります。多くの中高年女性の方が悩まれている疾患にも関わらず、悩まれながらも年齢のためと諦めたり、羞恥心から誰にも相談できないことから受診率の低い症状です。
臓器脱の種類は右のイラストの通り多岐にわたり、膀胱や子宮が下がって出ていることで、「トイレが我慢できない」、「尿が漏れる」、「便秘がひどい」といった症状が現れます。
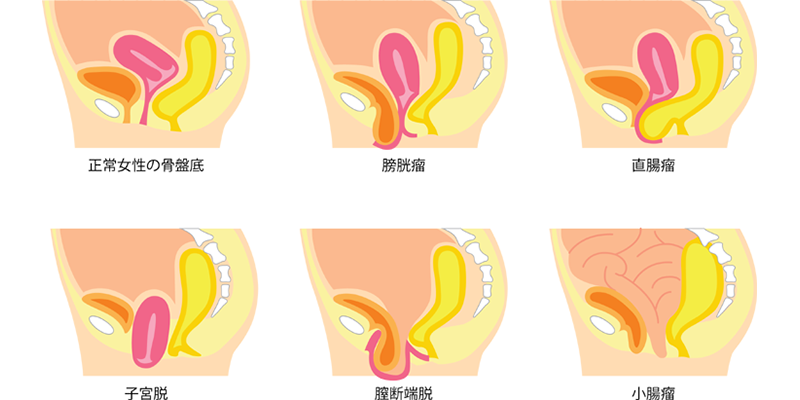
骨盤臓器脱の治療方法
TVM手術(経膣メッシュを用いた骨盤底形成術)
メッシュを用いて脱部分の臓器を補正する治療法です。
メッシュを縫い付けるのではなく靭帯に引っ掛ける方法のため、身体の一部として馴染むまで2~3か月の期間は生活強度を下げる必要があります。
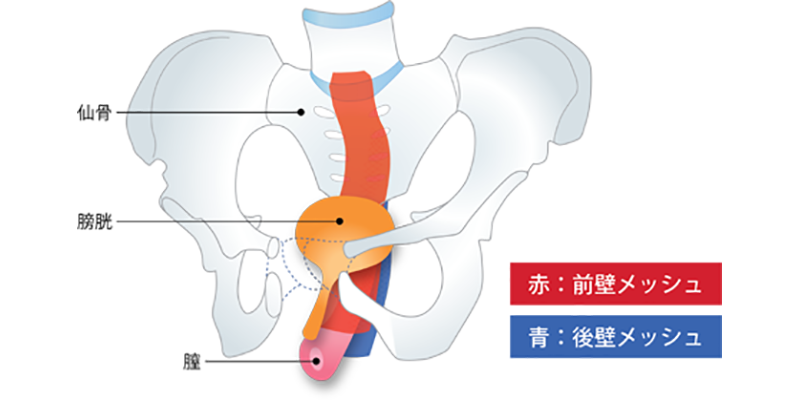
LSC手術(腹腔鏡下仙骨膣固定術)
臓器脱になりやすい方は、仕事で重い物を持ったり、ご家族の介護など腹圧が生活環境に発生していることも多く、術後の生活でも安静が難しいことがあります。LSC手術は膣壁と膀胱、膣壁と直腸の間にメッシュを入れて固定し、仙骨の前縦靭帯に縫い止める方法で、術後も従来の生活が可能です。小さな穴を4か所開けて行うため、術後の回復もスムーズです。また、膣の長さや方向が他の手術と比べても生理的なため、性行為の際の違和感もほとんどありません。
尿失禁(にょうしっきん)
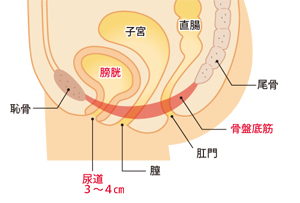
尿失禁(尿漏れ)とは、人は膀胱に尿が溜まると「おしっこがしたい」という信号が脳に伝わり、脳が「排尿」か「我慢」かを判断します。尿失禁は何らかの理由でこれらが上手く機能せず、自分の意思とは無関係に尿が漏れてしまう状態です。尿失禁の原因として、結石やがん、子宮下垂などの疾患が潜んでいることもあるので、我慢をせず早めの受診が推奨されます。治療法は原因によって分かれます。女性の3〜4人に1人は経験するといわれています。
症状と治療法
尿失禁には原因によって、いくつか種類があり、その治療法もそれぞれ異なります。
切迫性尿失禁
腹圧性尿失おしっこの間隔が短く、尿意を催すと我慢できず下着を濡らしてしまう。
→内服薬による治療に加えて、ボツリヌス毒素膀胱壁注入療法も行っています。
腹圧性尿失禁
咳やくしゃみ、スポーツの動きなどで濡れてしまう
→内服薬を主に治療します。
混合性尿失禁
切迫性尿失禁と腹圧性の両症状がみられる
→内服薬、体操による治療に加えて、手術の対象となります。
骨盤底筋体操
腹圧性尿失禁の主な原因は膀胱を支える骨盤底筋のゆるみであるため、この筋肉を鍛える「骨盤底筋体操」を行うことが最大の治療方法となります。当院では体操の指導を行っています。
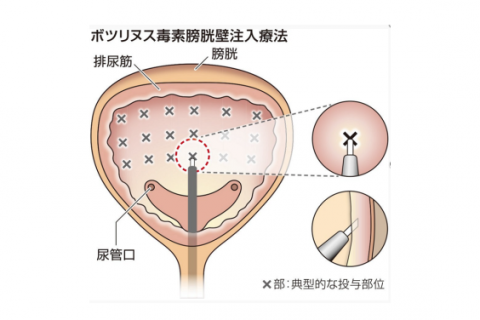
ボツリヌス毒素膀胱壁注入療法
「ボツリヌス毒素膀胱壁注入療法」は、2020年に保険適用になった新しい治療法です。ボツリヌス毒素と聞けば、危険なものと感じられるかもしれませんが、世界で安全と効果が確認され、色々な疾患に使用されています。
当院では、日帰りで治療を行っています。外来で膀胱局所麻酔を行った後、手術室で膀胱の筋肉に細い針でボツリヌス毒素を注入します。手術時間は20分程度で、術後1~2時間ほど様子をみた後にご帰宅いただけます。効果は通常2~3日で現れ、4~8ヶ月間持続します。効果が弱まり再発した場合は、再投与を検討します。合併症としては、尿が出なくなる尿閉(5%)、尿路感染症(7%)などがあり、慎重に適応を評価し、治療を行っています。
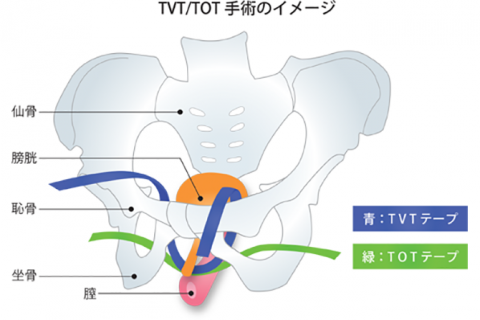
TVT(TOT)手術(尿失禁根治手術)
当院で主に行っている尿失禁根治術は、TVT-O(TOT)という手術です。英語からの直訳は「ピンと張っていないテープ」という意味です。膣壁を約2cm切開して、中部尿道にポリプロピレン製のメッシュテープを添えて、尿道の中ほどをハンモックのように支えてやります。このテープが急な腹圧時に尿道が下降するのを防ぎ、尿失禁を止めてくれるのです。もともとのTVTは恥骨の上あたりの腹部から尿道を吊り上げる術式なのですが、これだと一定の頻度で膀胱を傷つけてしまったり、まれには腸管を損傷してしまうこともあるため、より安全性の高い術式として閉鎖孔という骨盤骨の穴を通してテープをわたす方法が生まれました。これがTVT-O(Oは閉鎖孔の意味)で、現在広く行われるようになってきています。もちろん保険適応の手術で、TVT-O単独の入院期間は2泊3日、費用は3割負担の方で90,000円程度かかります。

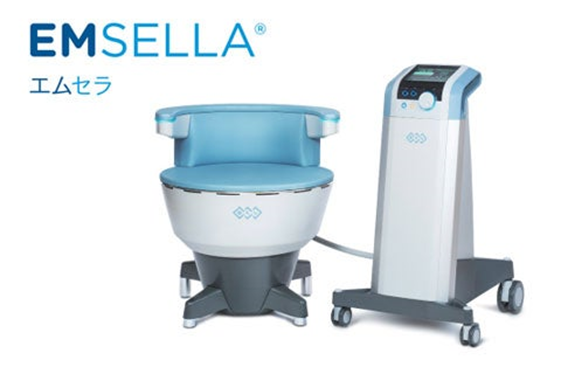
EMSELLA®(エムセラ®)について
岡山中央病院では、2024年5月より尿失禁や骨盤底筋の緩みを治療できる最新機器EMSELLA®(エムセラ®)を導入しました。詳細は以下をご覧ください。
・EMSELLA®(エムセラ®)説明書
・EMSELLA®(エムセラ®)同意書
EMSELLA®(エムセラ®)とは…
膀胱を支える深層の筋肉群(骨盤底筋)に高密度焦点式電磁(ハイフェム®)という高周波や磁気を利用して刺激を与えることで強化し、外科的手術や薬を必要とせず、排尿のコントロールや出産後の回復、性的不快感の改善に効果がある治療方法です。
2020年より医療先進国であるアメリカやEUなど25か国で認可が下りている新しい治療器です(日本は保険未適応)。治療中も痛みや内出血などが生じるリスクは低く、日常生活に支障をきたすことなく気軽に治療を受けることができます。また腰回りのダイエットにも効果的と言われています。
〈特徴〉
巨大子宮筋腫など禁忌もあるため、婦人科検診を受けてからの受診をお勧めしております。
咳やくしゃみをした時の尿漏れ、あるいは急な尿意を感じて我慢できない尿漏れは、40歳以上の女性の約3割がこのような経験をしています。加齢、出産、閉経などで骨盤臓器を支えている骨盤底筋がだんだん弱ってしまい、尿失禁および性的満足度の低下につながります。EMSELLA®(エムセラ®)は1回約30分の治療時間で、服を着たままで専用機器に座るだけで、痛みもなく、骨盤底筋を強化して筋肉の機能を取り戻します。
・料金…1回あたり7,700円(税込み)(自費診療になります)
・治療について…岡山中央病院へ電話(086-252-3221)にて予約してください。(初診時に問診の上で、治療日時を決定します)
ひまわり会(女性の排尿障害・骨盤臓器脱を克服した元患者の会)について
岡山中央病院はひまわり会(女性の排尿障害・骨盤臓器脱を克服した元患者の会)の活動に賛同しています。
ひまわり会とは女性泌尿器症状で悩まれ、治療をされた患者様を中心に平成16(2004)年に発足し、以降、外出時の心配も無く楽しい生活ができる、この治療後の喜びを一人でも多くの悩める女性達にお伝えすることで“ひまわり”のような笑顔を取り戻して欲しいという思いのもとで、この症状で悩まれたり、お困りの方への支援を目的にボランティア活動を行われている会です。
当院は、定期的に全国で開催される無料電話相談キャンペーンを通じて参画をさせて頂いています。
泌尿器腫瘍の低侵襲治療
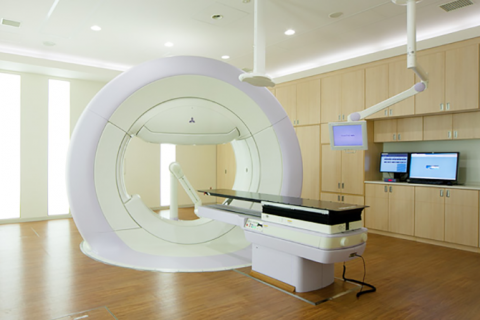
前立腺を中心とした泌尿器科腫瘍の診断と外科治療、放射線治療、化学療法の集学的治療を得意分野としています。中でも、コンセプトである低侵襲治療として放射線治療には力を入れており、放射線治療科との連携による高精度放射線治療装置(Vero4DRT)は前立腺がんの治療に適した装置となります。
前立腺がん(ぜんりつせんがん)
前立腺がん(ぜんりつせんがん)とは
前立腺がんは、以前より欧米諸国では最も多いがんの一つでしたが、近年、日本でも、食生活の欧米化、検診の普及、社会の高齢化などにより、前立腺がんの患者さんが急増しています。
前立腺がんの原因
危険因子としてはいろいろなものが挙げられていますが、年齢、遺伝、内分泌・生殖活動、環境、職業、食事などが関連しているといわれています。
前立腺がんの症状
前立腺がんの発育は緩徐で、初期には無症状です。ある程度腫瘍が増大すると、排尿障害など、前立腺肥大症と同様の症状が出現することもありますが、例えば骨転移による痛みなど、病気がかなり進行してから発見されることが多かった疾患です。最近では、PSA(前立腺特異抗原)による検診が普及したことにより、早期発見されるケースが増えています。
前立腺がんの検査と治療
診断には、PSA、直腸診、MRI、超音波検査などが有用ですが、確定診断には前立腺生検(組織検査)が必要です。当院では、1~2泊の短期入院にて、年間約150例に生検を行っています。生検の結果、前立腺がんと診断された場合、CTや骨シンチグラフィーなど、全身の検査により病期診断(がんの進行度の確認)を行います。その後、年齢や合併症、病期などを考慮して、手術(前立腺全摘除術)、ホルモン療法、放射線療法などの治療方針を決定します。当院では、近年、放射線治療によるIMRTを主な治療法としています。
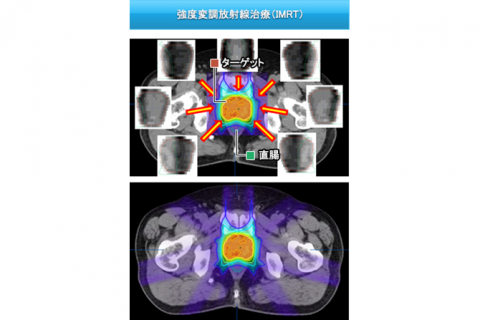
前立腺癌に対する強度変調放射線治療(IMRT)
強度変調放射線治療(IMRT)とは、専用のコンピュータを用いて照射野の形状を変化させたビームを複数用いて、腫瘍の形に適した放射線治療を行う照射方法です。前立腺癌は放射線治療が非常に有効な疾患です。従来の3次元原体照射(3DCRT)で高線量を照射すると膀胱や直腸など隣接する臓器へ副作用のリスクが高まりますが、強度変調放射線治療(IMRT)であれば、周囲の臓器への線量を減らし、前立腺に高線量を集中させて照射することが可能です。すなわちより高い治療効果を得ると同時に、周辺臓器への線量を低減し副作用を軽減します。IMRTは当放射線治療科との連携で実施しています。
膀胱がん(ぼうこうがん)
膀胱がんとは
膀胱とは、腎臓で作られた尿を一時的に貯蔵する袋のような役割を担う臓器で、表面は、移行上皮と呼ばれる伸縮性に富んだ上皮に覆われており、膀胱がんの多くは、この移行上皮のがん化によって起こると言われています。男女共に60歳以降に増加するがんで特に男性は、50歳以降になると、女性よりも3倍近い発症率を誇ると言われています。また、尿路がんと呼ばれる、腎盂、尿管、膀胱がんの3つの中で、最も高い70%の死亡率という特徴もあります。
膀胱がんの原因
膀胱がんの原因の多くは、はっきりと解明されていないのが現状ですが、ゴム工場で働いていた人や、アリニン系の色素を使う現場で働いていた人ほど、多く発症しているデータがあり化学物質が何らかの影響を与えているのではないかと言われています。しかし現在では、発がん性が指摘されている色素や染料の製造は行われていません。その他膀胱がんの原因として考えられるのが、遺伝子の突然変異ですが、明確な原因は解明されていません。また、高齢になるほどかかりやすいという点から、加齢との関係性も指摘されています。さらに、煙草を吸っていると、煙草を吸わない人と比較して、およそ2~4倍の確率でかかりやすいという点から、煙草との関係性も指摘されています。また、鎮痛剤に使用されているファナセチン、抗がん剤に使用されているシクロホスファミド、精神安定剤に使用されているクロルプロマジンといった発症リスクを高めているであろう物質も特定されつつあります。
膀胱がんの症状
主な症状の一つとしては血尿ですが、毎回血尿が出るというわけではありません。 血尿が出たり出なかったりといった繰り返しこそが、がんの進行のサインです。
しかし他の病気が原因でも引き起こされる症状ですので、きちんと検査を受ける事が大切でしょう。悪性度の高い膀胱がんの場合は、下腹部の痛みや排尿時の痛みを感じる事があります。
しかし、こうした痛みも膀胱炎と非常に似通っていると言われています。
その為、下腹部の痛みや排尿時の痛みを感じた場合も、検査を受けるようにして下さい。 がんが進行すると、尿が出にくくなったり、残尿感を感じるようになったり、尿の回数が増加するなどの排尿障害を起こします。さらにがんが進行すると、血尿が続くようになり、腎盂炎を引き起こす可能性があります。腎盂炎は、腎盂と呼ばれる尿を集め尿管へと届ける器官に細菌が進入して、炎症を起こしてしまう病気です。がんが尿管に転移すると、水腎症や尿毒症を発症する可能性があります。
水腎症は、尿の流れが妨げられて逆流する事によって、腎臓が尿によって膨張してしまう病気です。一方の尿毒症は、尿と共に排出されるはずの老廃物が正しく排出されず、血液中に溜まってしまう病気です。さらに水腎症は、背中や腰の痛みを引き起こします。特に腰の痛みなどは、加齢によるものと考えがちなので、注意が必要ですまた、がんが後腹膜リンパ節や骨盤のリンパ節に転移すると、足の痛みや嘔吐、頭痛が起こります。
このように、比較的軽度な病気と似通った症状も表れるので、異変を感じたら専門医に足を運んで検査を行う事が大切です。
膀胱がんの検査
膀胱がんの検査方法は、主に3つあります。
まず、尿の中にがん細胞があるかどうかを調べる尿細胞診です。尿細胞診は、試験管に入れた尿を遠心分離機にかけて底に溜まった物質を顕微鏡で調べます。
しかし、膀胱がんは悪性度によって検出しやすさが変化するため結果に関しては必ずしも100%判断可能というわけではありません。
ただし、すぐに治療を施すべき悪性度の高いがんは、検出する事ができ経過観察においても非常に重要な役割を担っています。
悪性度の高いがんを見逃さないというメリットを考えると、非常に効率的な検査方法と言えます。
2つ目は画像検査で、超音波エコーやレントゲン、MRI、CTなどです。
画像検査のメリットは、膀胱がんの大きさや形状を知る事ができ、またどれだけがんが浸潤しているかもわかるだけでなく、リンパ節や肝臓、肺、骨盤といった臓器への転移の有無も見る事ができます。
3つ目の膀胱鏡検査は、膀胱がんにおける最も確実性の高い検査方法と言われており、尿道から内視鏡や硬性鏡、軟性ファイバースコープなどを挿入して、膀胱内を直接観察します。
膀胱鏡検査のメリットは、直接観察して腫瘍の有無を調べる事ができる点です。
また、組織サンプルを膀胱内からそのまま採取してくる事ができる器具もあり、採取した組織サンプルを顕微鏡で観察する事は、生検と呼ばれています。
膀胱がんの治療
膀胱がんの治療方法は大きく分類すると、外科的治療、膀胱内注入療法、放射線療法、化学療法の4つに分ける事ができます。
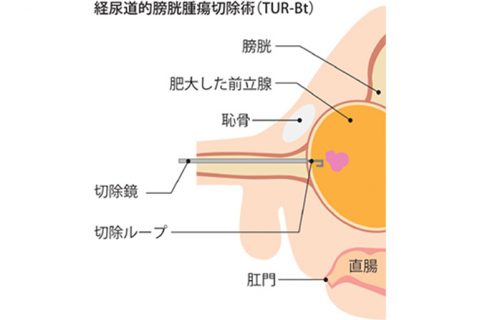
外科的治療は、経尿道的膀胱腫瘍切除術と膀胱全摘出術があります。
経尿道的膀胱腫瘍切除術は表在がんに用いられる術式で、当院では2012年度で89件施行しています。腰椎麻酔を行い、特殊な膀胱鏡で腫瘍を確認しながら電気メスによって組織を切除します。
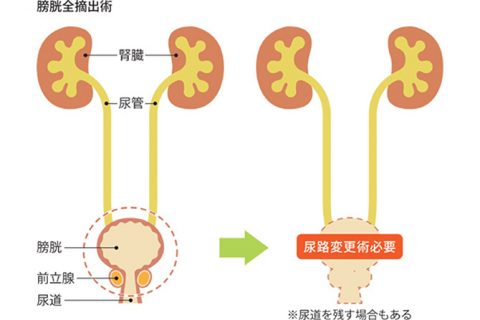
しかし浸潤が進んでいる場合は、経尿道的膀胱腫瘍切除術では、完全にがんを取り切る事ができません。こうした場合には、膀胱全摘出術を行います。
全身麻酔を行って、骨盤内のリンパ節及び膀胱を摘出します。
男性の場合は、前立腺と精嚢、女性の場合は子宮も同時に摘出します。膀胱全摘出術を行うと、体内で尿を溜めておく袋がなくなる事となる為、尿路変更術も受ける必要があります。
膀胱尿道全摘出術 膀胱内注入療法は多数の乳頭状がんや上皮内がんがある場合に用いられる治療方法です。
膀胱内注入療法は週に一度のBCGや抗がん剤の注入を数回行うだけなので、入院は不要です。
外来で治療が行えるので、身体的負担及び経済的負担が少なくなりますが、浸潤が進んでいる場合は、あまり適していません。様々ながんの治療に用いられている放射線療法は、がん細胞を死滅させる効果があるので、膀胱がんの治療方法としても用いられています。放射線療法は、浸潤が進んでいるがんでも治療が行えます。その為、膀胱全摘出術ではなく、放射線療法や化学療法の併用によって、膀胱を温存するというケースも少なくはありません。当院でも適応を選んで積極的に放射線療法と化学療法の併用による膀胱温存治療を行っています。
前立腺肥大症(ぜんりつせんひだいしょう)
前立腺は膀胱の出口にあり、尿道を取り囲むように存在します。50歳を過ぎた頃から、加齢とともに多くの男性で前立腺の肥大がみられるようになります。前立腺が大きく肥大してくると、尿道を圧迫し、おしっこが出にくいなど、いろいろな排尿障害が生じてきます。
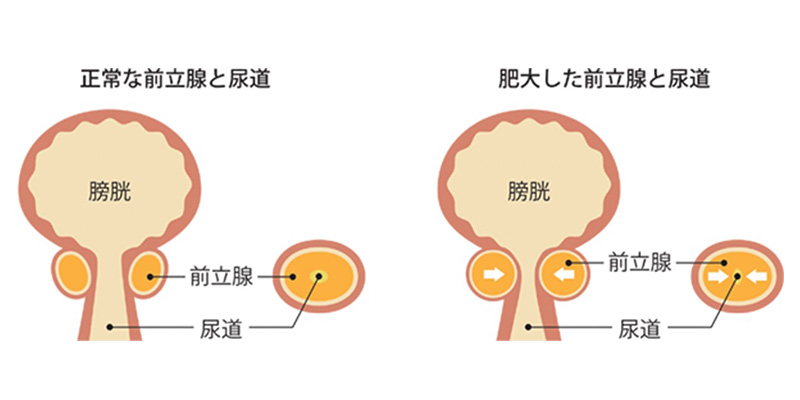
前立腺肥大症の原因
前立腺肥大症の原因、発生機序については、すべてが解明されているわけではありませんが、アンドロゲン(男性ホルモン)と加齢が深く関与していることは明らかになっています。
前立腺肥大症の症状
個人差はありますが、排尿の後もまだ尿が残っている感じ(残尿感)、尿の回数が多い(頻尿)、尿が途中で途切れる、尿をがまんするのがつらい、尿の勢いが弱い、尿が出にくい、夜寝ている間に何度も排尿に起きる(夜間頻尿)などといった症状が出ます。これらの症状について総合的に判断できる国際前立腺症状スコア(IPSS)というものがあり、患者さん自身が点数で評価することも可能です。
前立腺肥大症の検査と治療
前立腺肥大症の診断には、通常、問診(IPSSなど)、直腸診、超音波検査、尿流測定(尿の勢いの検査)、残尿測定などの検査が行われます。
治療方針は、前立腺の大きさ、排尿症状の程度、残尿の程度、患者さんの年齢などを考慮して決定します。一般に、薬物療法と手術療法が主体です。
薬物療法には、交感神経α受容体遮断薬(αブロッカー)、抗男性ホルモン薬、植物製剤などがありますが、尿道抵抗を低下させて排尿症状を改善させるαブロッカーが第一選択とされています。
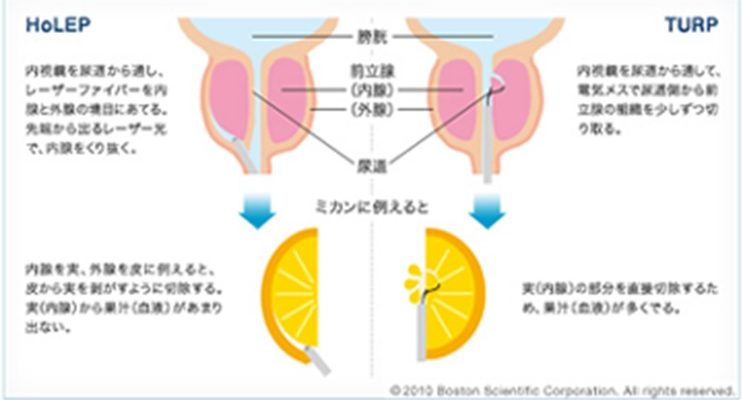
手術療法としては、前立腺手術(HoLEP)と経尿道的前立腺切除術(TUR-P)が標準的手術法であり、岡山中央病院でも1週間程度の入院で、年間約50例行っています。
手術療法
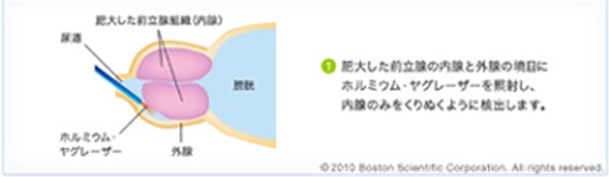
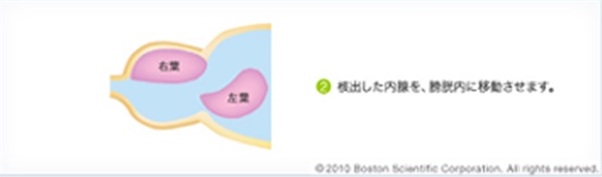
HOLEP:ホルミウムレーザーによる治療
内視鏡の先についたレーザーメスで肥大した前立腺腺腫を安全確実に切除していく手術です。これまで主流であった経尿道的前立腺切除術(TUR-P)よりも出血、術後の疼痛が少なく、安全に行うことができます。また100mlを超える前立腺に対しても施行可能であり、腺腫を確実に核出するという手術方法で、再発が少なくサイズに関係なく治療できるというメリットがあります。
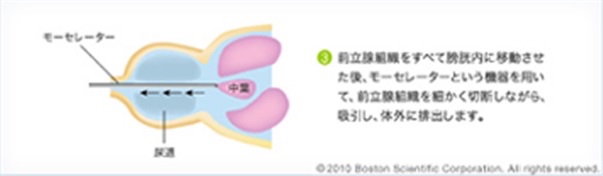
手術支援ロボットhinotori™稼働について
当院では2023年3月より岡山県初導入の国産手術支援ロボット「hinotoriサージカルロボットシステム」(以下hinotori™)を用いた前立腺癌全摘除術を開始します。
hinotori™とは
・hinotori™とは、米国製の「ダヴィンチ」で有名な手術支援ロボットシステムです。hinotori™はメディカロイド社(本社:兵庫県/川崎重工業社、シスメックス社の共同出資企業)が2020年に発表した国産初の手術ロボットとして岡山県で初導入となります。産業用ロボットのリーディングカンパニーとして50年以上の歴史を持つ川崎重工業の知見などが活かされ、名称は兵庫県出身の手塚治虫さんの代表作「火の鳥」より命名されています。

・岡山中央病院 泌尿器科医師によるhinotori導入への思い、メッセージです。
hinotori™の特徴とメリット
hinotori™は3つのユニットから成り、医師の腕となる部分をロボットのアームで代用し、そのアームを離れた場所にあるコックピットから動かすことで手術を行います。(図1)手術の状況を確認する映像は手振れのない鮮明な3D映像によって映し出されるほか、アームの関節の動きもスムーズで操作性が高いことから、人が手術を行うよりも精緻な手術が可能となります。
手術を受けられる患者さんのメリット
・正確な患部の切除が可能となり出血も少なく、傷口もアームの挿入口が1㎝程度と小さいため、術後の痛みが少なく早い回復が見込めます。
・4本のロボットアーム先端の鉗子は人の手より大きい可動域があり、手振れも無く非常に繊細な動きが出来、人間の手が届かないような身体の場所でも手術が出来やすくなります。このロボットアームにはそれぞれ関節可動域が8箇所あり、これは従来のロボットよりも多く、より人の腕に近いような動きが出来ます。(図2)
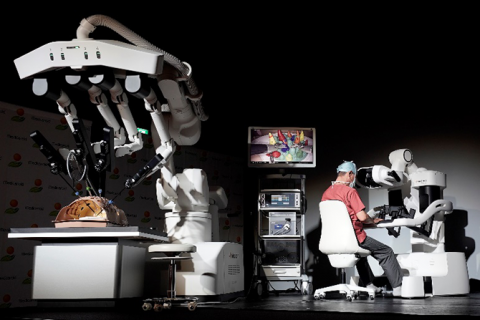
図1
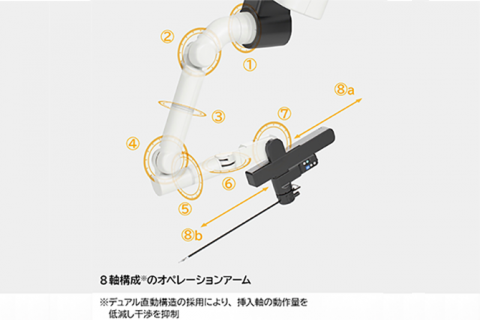
図2
適応疾患
・前立腺癌
・女性の骨盤臓器脱(夏頃開始予定)
hinotori™の可能性
・日本製として医療者の声が届きやすい環境で開発されているため、今後企業と提携しより近い距離で手術の質を高めていくことや、AIの活用による習熟した手術技術をロボットに覚えさせた自動化などが期待されています。また5Gネットワークによって地域との遠隔手術による連携の実現を目指したいと考えています。
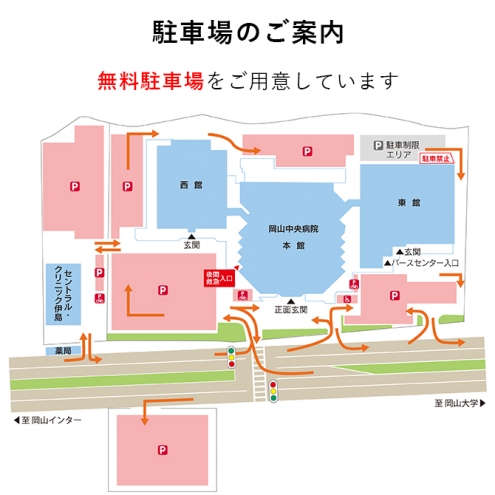
アクセス
所在地岡山県岡山市北区伊島北町6−3